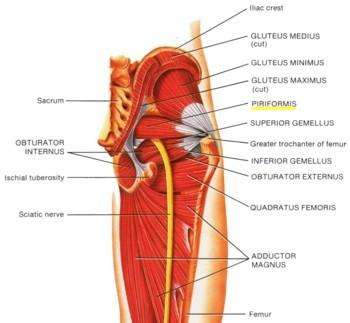
SÍNDROME DEL DESFILADERO TORÁCICO
El SDT es una constelación de signos y síntomas que se derivan de la
compresión de las estructuras neurovasculares a su salida de la cavidad
torácica, cuando se dirigen a las extremidades superiores, (ver figura). Este
trastorno es más frecuente en las mujeres que en los hombres. El síntoma más
frecuente es el dolor debido a la compresión del plexo braquial.
Los pacientes refieren con frecuencia dolor en el cuello o en el hombro,
habitualmente acompañados de una sensación de entumecimiento y
hormigueo en la extremidad superior. Es frecuente el aumento nocturno del
dolor y también las parestesias. Los síntomas son más acusados con el brazo
elevado o situado por encima de la cabeza. Las alteraciones sensitivas afectan
normalmente a la zona cubital de la mano o a la porción medial del antebrazo.
La compresión venosa estática puede causar inflamación y cambio de color de
la extremidad. En general, los síntomas son, a menudo vagos y se solapan con
los de otras entidades clínicas, como el síndrome del túnel cubital, (que debe
descartarse como posible diagnóstico).
El plexo braquial y los vasos subclavios se dirigen desde el cuello al
miembro superior a través de la región supraclavicular. En su camino,
atraviesan dos estrechos desfiladeros:
1- Desfiladero de los Escalenos, limitado por el músculo Escaleno
anterior, el Escaleno medio y la 1ª costilla.
2- Desfiladero costo clavicular, en el ángulo formado por la parte media
de la Clavícula y la extremidad anterior de la 1ª costilla.
El estrechamiento de uno u otro de estos desfiladeros expone a
compresión vásculo-nerviosa.
En general, se infravalora la incidencia global de estos casos, pues con
frecuencia el médico cree equivocadamente que solo las costillas cervicales
supernumerarias provocan este género de compresiones. En realidad, todos
los elementos anatómicos participantes en la constitución de los desfiladeros
pueden contribuir a la compresión.
En la exploración física, habitualmente no se encuentra afectada la
movilidad del cuello. En la exploración del hombro es esencial buscar una
posible atrofia muscular que, si se encuentra, indicará una neuropatía
subyacente. La exploración neurovascular de la extremidad superior debe
incluir los músculos intrínsecos de la mano. Las maniobras de provocación no
sólo pueden obliterar el pulso en el brazo correspondiente, (presente en el 20%
de la población normal), sino también reproducir los síntomas del paciente sin
que el médico lo solicite. Algunas de estas maniobras son la de Adson, la de
Wright y la costoclavicular.

Etiología
1. Compresión provocada por una malformación ósea, muscular o, fibrosa del
hueco supraclavicular:
■ Asiento a nivel del desfiladero de los Escalenos. Generalmente se trata
de una costilla supernumeraria, articulada por detrás con la apófisis
transversa de la 7ª vértebra cervical. Aunque esta costilla sea corta, por
ejemplo, una Megaapófisis transversa y no llegue a alcanzar el plexo
braquial, puede irritarle por medio de un tracto fibroso que une su
extremo a la 1ª costilla. Esta anomalía puede ser unilateral o bilateral. Se
observa con mayor frecuencia en las mujeres con una proporción de 4:1.
Otras causas de compresión a este nivel son la hipertrofia del Escaleno
anterior y la fibrosis del Escaleno medio.
■ Anomalías a nivel del desfiladero costo clavicular propiamente dicho.
Rara vez ocasiona trastornos.
2. Causas favorecedoras:
■ Estrechez del desfiladero interescalénico.
■ Descenso del hombro.
■ Traumatismos cervicales.
Clínica
1- Trastornos de compresión nerviosa:
Parestesias en dedos que aparecen o se exacerban por los trabajos
manuales, se calman con el reposo. Son más frecuentes en los dos últimos
dedos y borde interno de la mano y antebrazo. Los trastornos generalmente
aparecen en un solo lado y con posterioridad se bilateralizan. Con frecuencia
van acompañados de molestias dolorosas, mal definidas de hombro y cuello y
en ocasiones cefaleas occipitales.
Trastornos motores de la musculatura intrínseca de la mano como
torpeza o paresia.
2- Trastorno de compresión vascular:
■ Arteria subclavia: Manifestaciones en forma de parestesias o
dolores sin topografía neurológica, frialdad d ela mano y aumento
de la sensibilidad al frío o incluso crisis vaso motoras que a veces
asemejan un Síndrome de Raynaud.
■ Vena subclavia: Muy rara y provoca edema en la extremidad.
Pruebas complementarias
Prueba de Adson: Se comprueba el pulso radial con el brazo al lado
del cuerpo y se vuelve a tomar el pulso después de que el paciente
haga una inspiración profunda, con el brazo en hiperextensión y la
cabeza girada hacia la extremidad afectada. Una disminución de la
amplitud del pulso es indicativa de compresión a la altura del triángulo
del escaleno.
Prueba de Wright: Se realiza haciendo que el paciente inspire
profundamente mientras se coloca el brazo afectado en aducción y
rotación externa. Estas maniobras comprueban si hay compresión de
las estructuras neurovasculares en la región subcoracoidea,
concretamente en el segundo segmento de la arteria axilar, debajo del
pectoral menor. En la maniobra cardiovascular, (brazo militar), el
paciente impulsa sus hombros hacia atrás y hacia delante, lo que
disminuye el espacio entre la clavícula y la primera costilla.
Diagnóstico
El diagnóstico de SDT es clínico, sin embargo, antes de confirmar el
diagnóstico del SDT hay que descartar otros posibles diagnósticos. Las
radiografías simples de columna cervical pueden mostrar discopatía
intervertebral, costillas cervicales o apófisis transversas excesivamente
grandes. En las radiografías de tórax pueden descubrirse tumores apicales.
Los estudios de electrodiagnóstico y los potenciales evocados
somatosensoriales no son concluyentes del SDT, aunque algunos casos
ayudan a distinguirlo de otros procesos neurovasculares, por ejemplo radiculitis
cervical, síndrome del túnel cubital. La ecografía doppler en color y la
angiografía por RMN, son métodos incruentos que pueden confirmar la
compresión vascular en le desfiladero torácico. Para confirmar la compresión
vascular en pacientes con hallazgos positivos en la exploración física también
pueden hacerse arteriografías.
Tratamiento
Como primera opción de tratamiento son preferibles las medidas no
quirúrgicas, como la terapia física, (para mejorar la postura y fortalecer los
músculos trapecio, romboides y elevador de la escápula). La mejoría puede no
advertirse hasta 2 o 3 semanas después de realizar el tratamiento. La mayoría
de los pacientes sin compresión importante de las estructuras neurovasculares
mejoran con la terapia física adecuada y evitando actividades agravantes. Se
ha demostrado que la obesidad, el seguro de accidentes laborales y los 5
síndromes del túnel cubital y de túnel carpiano asociados, influyen
negativamente en el desenlace del tratamiento no quirúrgico.
En casos recalcitrantes existen diversas alternativas quirúrgicas. Los
procedimientos quirúrgicos propuestos comprenden la escalenotomía del
pectoral menor, la claviculotomía, la resección de la costilla cervical y una
combinación de estos procedimientos. Actualmente no hay un consenso sobre
cual es el tratamiento quirúrgico óptimo para el SDT los distintos
procedimientos o abordajes del desfiladero torácico deben adaptarse a cada
paciente en función de su enfermedad.